R7 casino – игровой портал, ставший популярным среди российских и зарубежных игроков. Площадка предлагает своим пользователям максимально честные и выгодные условия игры. Наверно именно поэтому постоянно растёт число положительных отзывов этого заведения. Игроками Р7 казино регулярно отмечается огромный выбор аппаратов в каталоге, привлекательная бонусная программа и скорость выплат выигрышей.
R7 казино работает ежедневно 24/7, без перерывов, праздников и выходных, предоставляя своим игрокам стабильный доступ. А провайдеры частенько блокируют подобные азартные развлечения. Для обхода блокировки создается рабочее зеркало.
| Официальный сайт | R7 казино |
| Зеркало | https://r-7.casino |
| Контакты | E-mail: support@r7.casino |
| Лицензия | Curacao |
| Бонус | 275% бонус на депозит + 210 фриспинов |
| Промокод | Не требуется |
| Софт | Более 3000 игровых автоматов |
| Мин депозит | 200 рублей |
| Мин вывод | 300 рублей |
| Методы депозита | МИР, VISA, P2P, MasterCard, Bitcoin, Ethereum, Litecoin, Tether TRC20, Piastrix |
| Скорость вывода | до 1 часа на электронные кошельки |
| Кэшбек | до 15% каждую неделю |
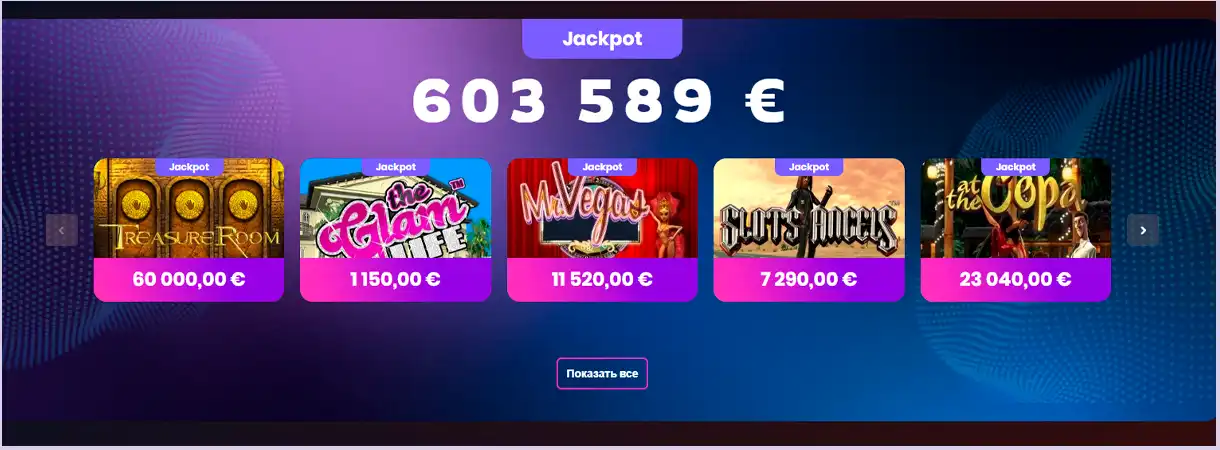
R7 casino официальный сайт
Официальный сайт Р7 казино предлагает более 4600 самых разнообразных игровых автоматов. Здесь можно встретить тематические и классические слоты с тремя и пятью барабанами, аппараты-эксклюзивы с не совсем стандартными функциями и механикой, а также джекпотами, быстрые игры со скоростными зачислениями выигрышей по принципу лотерей, рулетки (американская, французская, европейская) и карточные игры: баккара, блэкджек, покер и т.д.).
